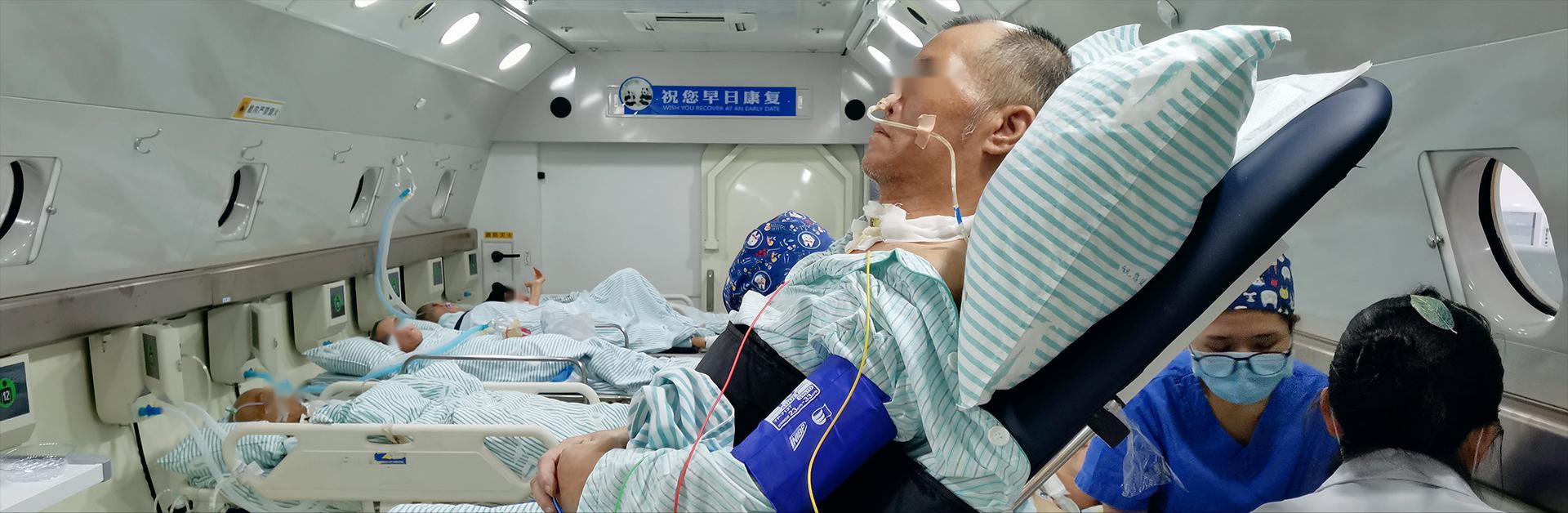
慢重症管理中心由神经康复及高压氧医学专家、岭南名医虞容豪主任医师,重症救治与慢重症管理专家、岭南名医郭振辉主任医师共同指导创建,着重针对不同原因的呼吸衰竭、气管切开术,以及急性重症卒中、脑外伤(TBI)、重症多发伤、脓毒症等所致多器官功能衰竭,经过1至2周的救治,依然脱离不了ICU监护和/或需要机械通气、血液净化-肾替代等器官功能支持的患者,在专科综合评估、器官功能评估和预后预测的基础上,通过分层管理、个体化脏器功能支持,实施一站式多学科(MDT)治疗和康复的新模式。
自2007年起,郭振辉主任医师、虞容豪主任医师和房巍主任团队先后救治老年重症患者6000多名,管理慢重症患者2000多名,并使三分之二以上的慢重症患者脱离器官功能支持而转出ICU-HDU,积累了慢重症管理的丰富经验。
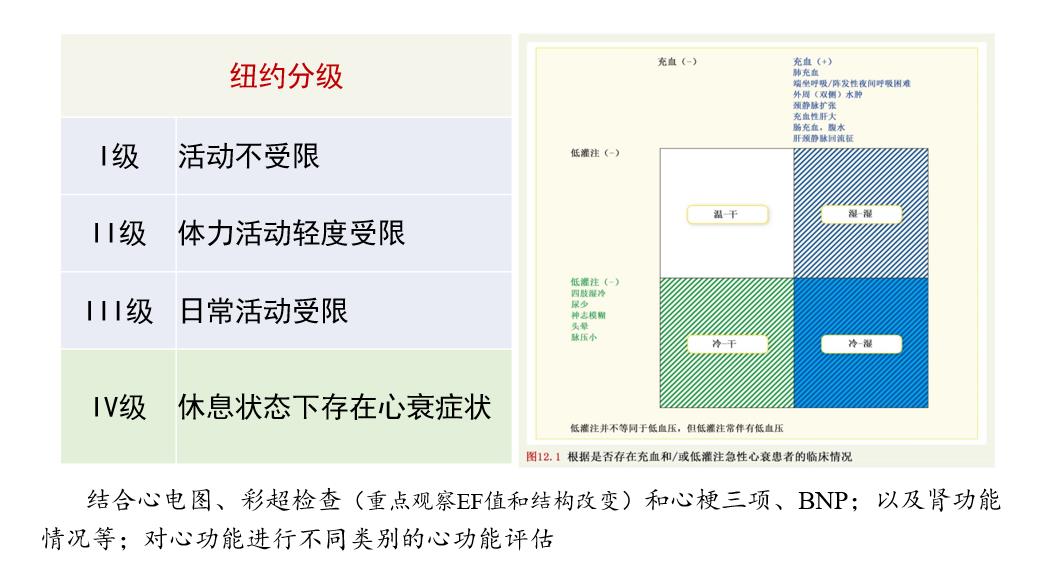
1.综合评估与分层管理
通过病情严重程度,如APACHE、SOFA、Nutric Score,结合患者基础特征,如衰弱、痴呆、营养状况,器官功能支持的措施,以及六个月、一年的预后预测,对重症患者进行综合评估与分层管理。
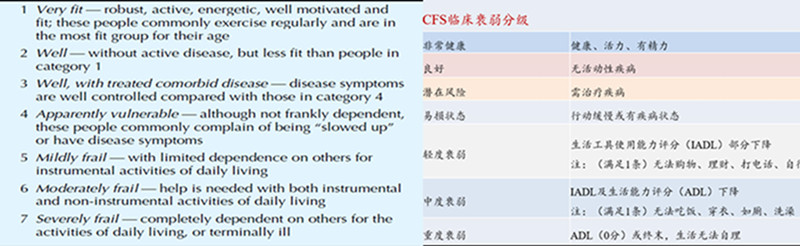

2.气道评估与人工气道建立
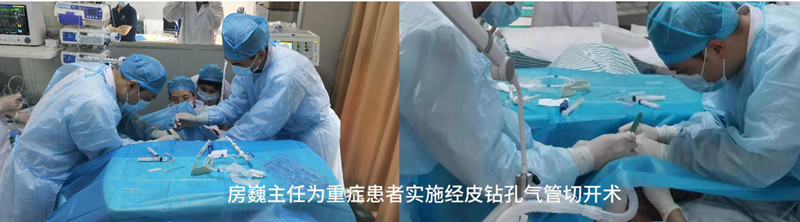
人工气道建立是慢重症患者管理的重要基础,气管插管、气管切开建立有效的人工气道,尤其是经皮钻孔气管切开微创新技术的开展,及其新适应证的把握,大大拓展了该技术的应用,为呼吸支持和更早的机械通气撤离,及其并发症的预防奠定了良好的基础。
3.心肺功能评估与呼吸功能支持
采取不同呼吸功能支持,如高流量氧疗、无创通气、有创机械通气等措施,尤其是无创与高流量呼吸支持新技术的使用,以及规范化呼吸机撤离流程的执行,大大缩短了机械通气时间,增加了呼吸机脱离的几率;结合规范的综合评估与处理,较好地解决了呼吸机难脱机的难题。

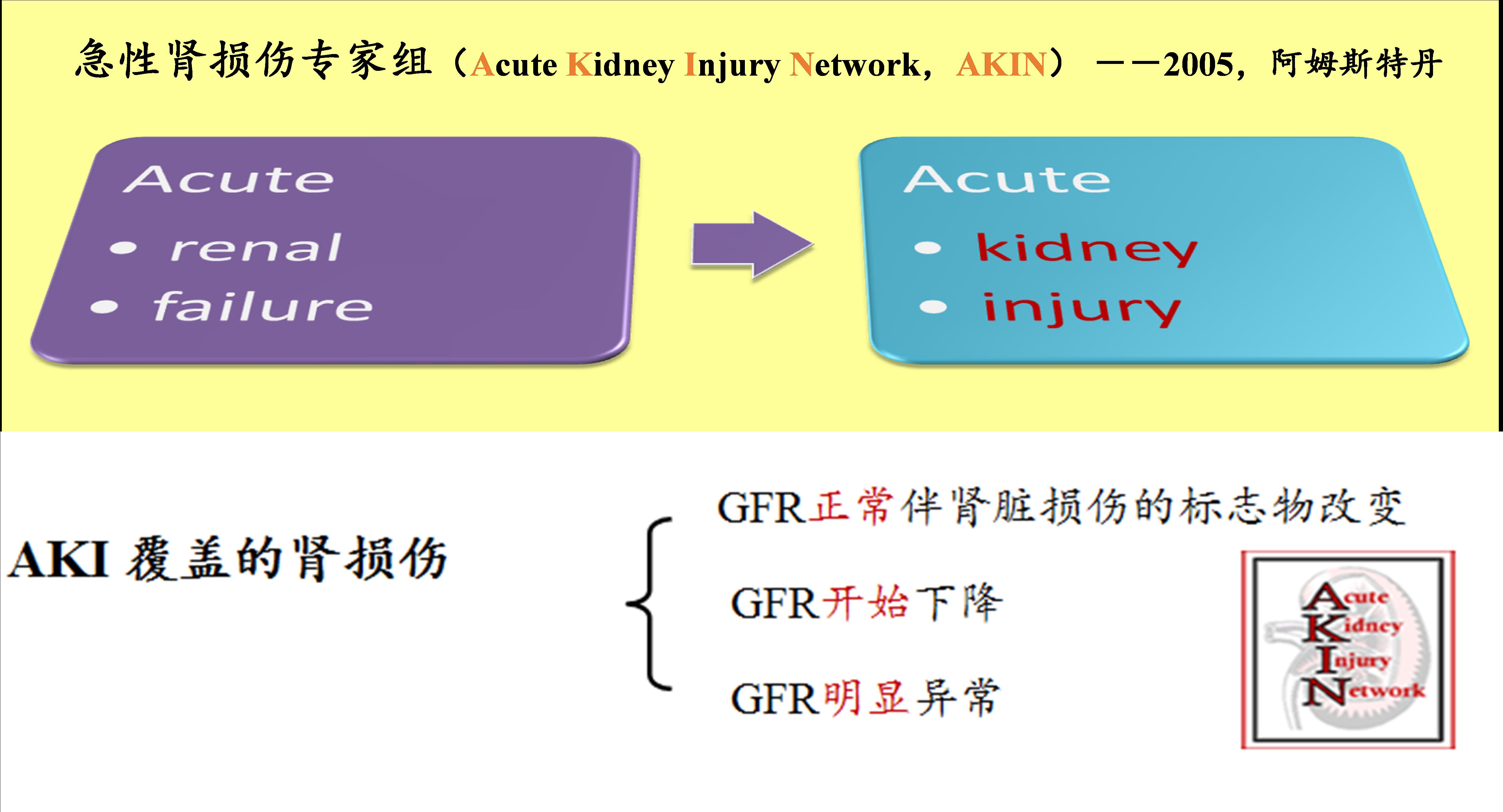
4.肾功能评估与血液净化支持
通过肾功能评估,以确定血液净化方式、强度和疗程,尤其是对急性肾功能损伤(AKI)演变为慢性肾病(CKD)而长期依赖血液净化,通过血液净化不同技术的组合,增加AKI-CKD肾功能的恢复和脱离CRRT。
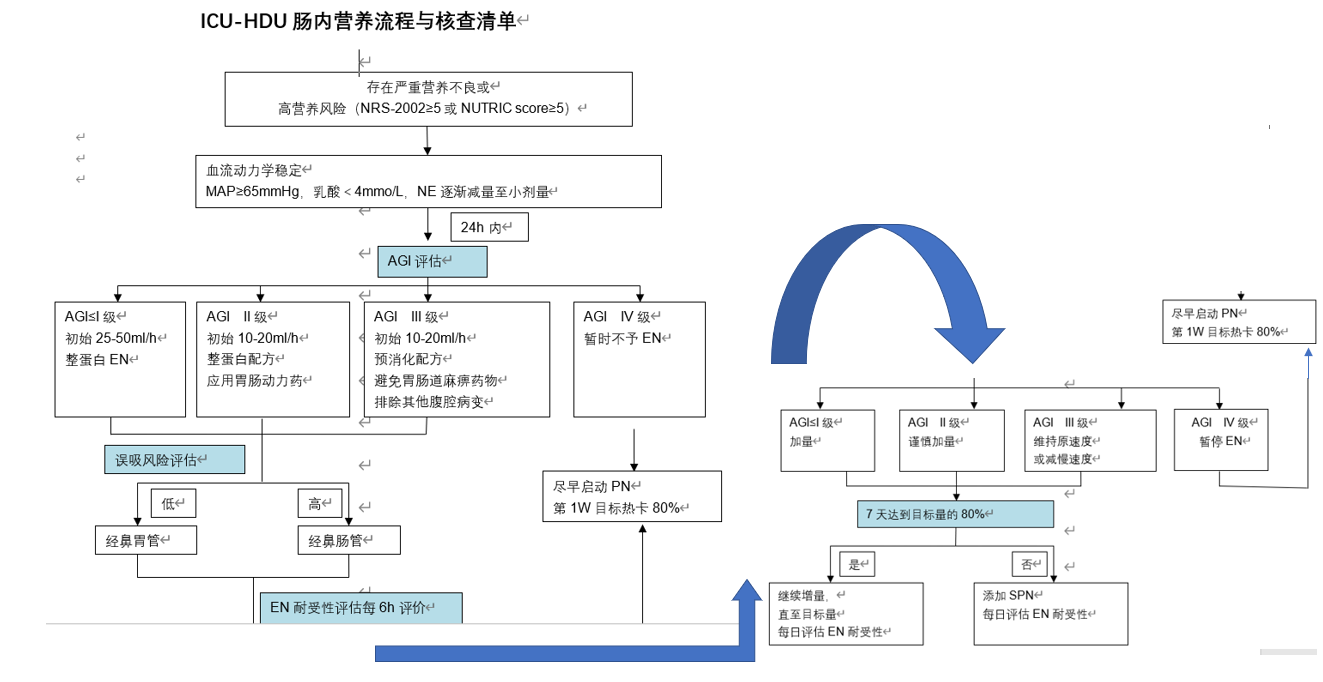
5.胃肠功能评估与营养支持
胃肠功能康复、鼻肠管置放和微创胃肠造瘘技术与肠内营养支持技术的应用,尤其是较早采取临床急性胃肠损伤(AGI)评估指导肠内营养;同时,对管饲饮食途径进行评估、选择与实施,大大提高了重症、慢重症的营养达标率。

6.功能状态评估与干预
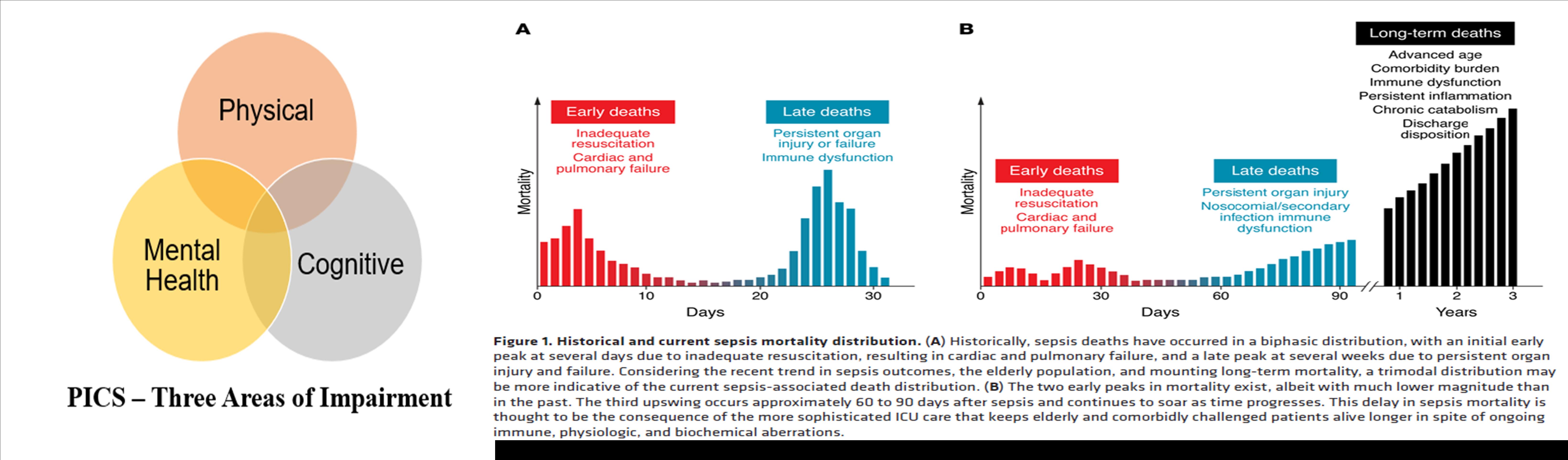
慢重症患者神经内分泌、免疫功能与营养代谢发生深刻变化,同时,其“躯体、认知与心理-精神”功能显著减退;二者都是慢重症预后不良的问题所在和临床盲区。慢重症的神经内分泌、免疫功能与营养代谢异常既是病情与预后演进的基础,也是难以脱离ICU监护与器官功能支持的潜在关键原因。通过规范动态监测和干预,增加了患者病情缓解、离开ICU监护与器官功能支持的可能性。慢重症患者“躯体、认知与心理-精神”功能显著减退是患者长期处于生活能力、生活质量低下的根本,通过规范评估与综合康复,可显著改善慢重症患者的预后。
7.卧床并发症的评估与防控
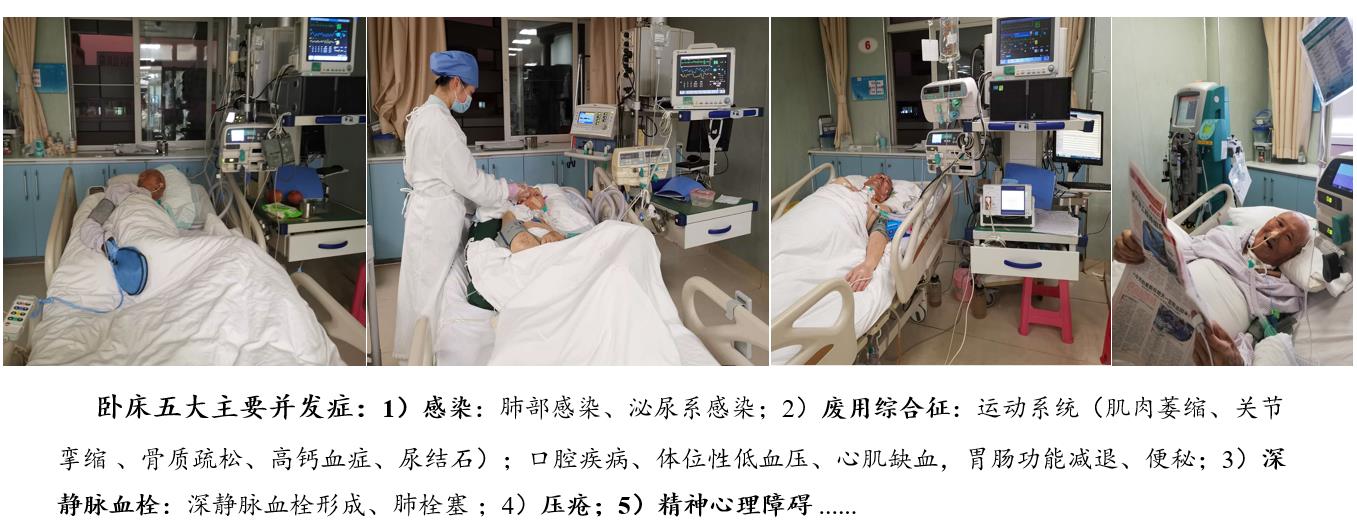
慢重症患者长期处于卧床状态,因卧床带来一系列并发症,其评估、预防与处置是其病情与预后改善的另一关键。根据长期卧床所导致的感染、功能废用、褥疮、深静脉血栓、心理忧郁五大并发症,通过规范评估、制定并实施其防控流程,可有效预防其发生和发生后的临床转归。
8.神经重症早期高压氧治疗
利用具有重症监护和救治功能的新型平底大型高压氧舱,对神经重症患者在器官功能监测与支持的同时,实施早期高压氧治疗,使神经功能获得及时、有效的康复。
我院慢重症管理有以下特色。
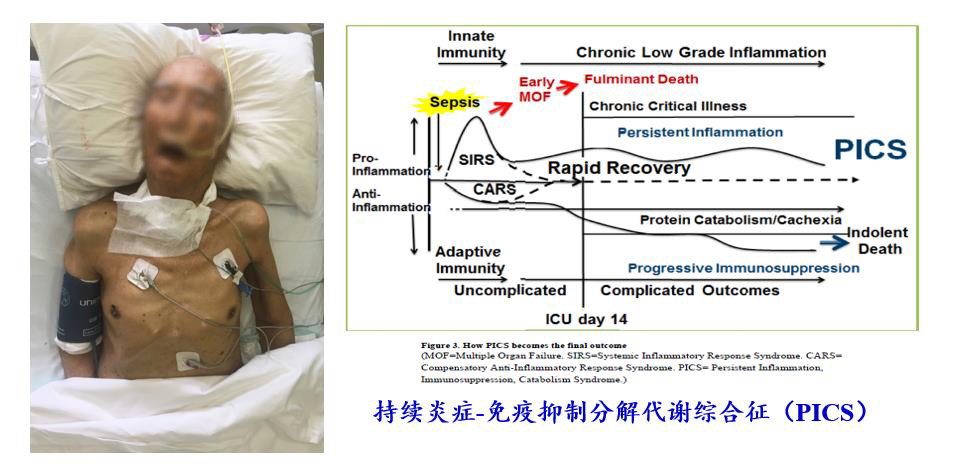
1.慢重症概念的提出与分层管理的实施
在老年危重症患者中,进展为慢重症的比例居高不下,慢重症患者的临床病情、病理生理和救治、康复与预后与重症早期阶段发生了显著的改变。2012年率先引进与提出临床PICS(持续炎症免疫抑制分解代谢综合征)、慢重症概念及其分层管理的理念。并结合患者的病情严重程度,如APACHE、SOFA、NutricScore;患者的病情特征,如衰弱、痴呆、营养状况,器官功能支持所需的措施等综合要素;以及六个月、一年的预后预测,对重症患者进行综合评估、分层管理。
2.规范化基础上的个体化脏器功能支持
慢重症的临床核心是危重患者经有效救治后,器官功能仍难以脱离ICU监护与支持。在原发病综合评估、规范诊疗的基础上进行器官功能评估,更新临床诊疗观念,积极应用新技术,实施个体化治疗,是规范慢重症器官功能支持的关键。呼吸支持又是慢重症管理的首要任务,人工气道建立是其基础,经皮钻孔气管切开微创新技术的开展,及其新适应证的把握,大大拓展了该技术的应用;无创与高流量氧疗呼吸支持新技术的使用,以及规范化呼吸机撤离流程的执行,大幅缩短了机械通气时间与增加了呼吸机脱离的几率。急性肾功能损伤演变为慢性肾病而长期依赖血液净化,通过血液净化不同技术的组合,增加了AKI-CKD肾功能的恢复和脱离CRRT的可能。2012年率先在国内实施临床急性胃肠损伤(AGI)的评估指导下规范肠内营养的实施,同时,对管饲饮食途径进行评估与个体化实施,大大提高了重症、慢重症营养的达标率。

3.器官功能支持下的神经重症患者早期高压氧康复治疗
高压氧是神经重症脑康复最有效的康复治疗手段之一,但神经重症的危重病情可导致循环、呼吸、消化、肾功能障碍和内平衡稳定失衡等一系列严重并发症。近年来,通过高压氧舱内器官功能监测与支持条件下,对神经重症实施高压氧治疗,实现了神经重症早期的高压氧治疗,使得神经功能获得最及时、有效的康复。
4.慢重症发病机理、功能状态的评估与干预
慢重症患者神经内分泌、免疫功能与营养代谢发生深度变化,同时,其“躯体、认知与心理-精神”功能显著减退;二者都是慢重症预后不良的问题所在和临床盲区。慢重症的神经内分泌、免疫功能与营养代谢异常既是病情与预后演进的基础,也是脱离不了ICU监护与器官功能支持的潜在关键;通过规范动态监测和干预,增加了患者病情缓解、离开ICU监护与器官功能支持的几率。慢重症患者“躯体、认知与心理-神经”功能显著减退是长期处于生活能力、生活质量低下的根本;通过规范评估与综合康复,显著改善慢重症患者的预后。
5.慢重症患者卧床并发症的防控
慢重症患者长期处于卧床状态,而卧床带来一系列并发症,其并发症的评估、预防与处置是其病情与预后改善的另一关键。根据卧床感染、功能废用、褥疮、深静脉血栓、心理忧郁五大并发症,进行规范评估、制定并实施其防控流程,有效预防其发生和发生后的临床转归。